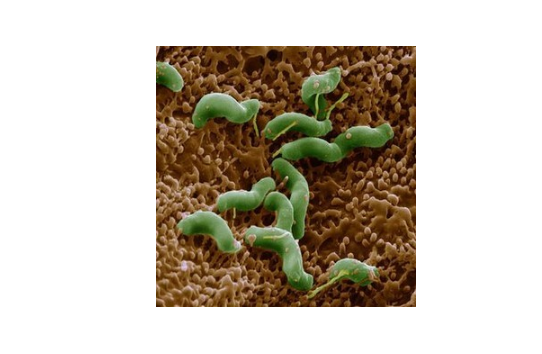
关于幽门杆菌的十个认识误区。
自发现幽门螺杆菌(下称HP)的马歇尔教授获得诺贝尔医学奖以来,这一原始、不为人所知的细菌逐渐混入了水里,成为了一种红色网红菌。
人们日益认识到,它不仅与胃炎、消化性溃疡有关,而且与胃癌也有密切关系。
但有很多人对它只是一鳞半爪,只是一次偶然的耳闻。
如今,我们从专业的角度,深入浅出地说出大家最关心的几个问题,同时也是大家对幽门螺杆菌的常见认识误区。
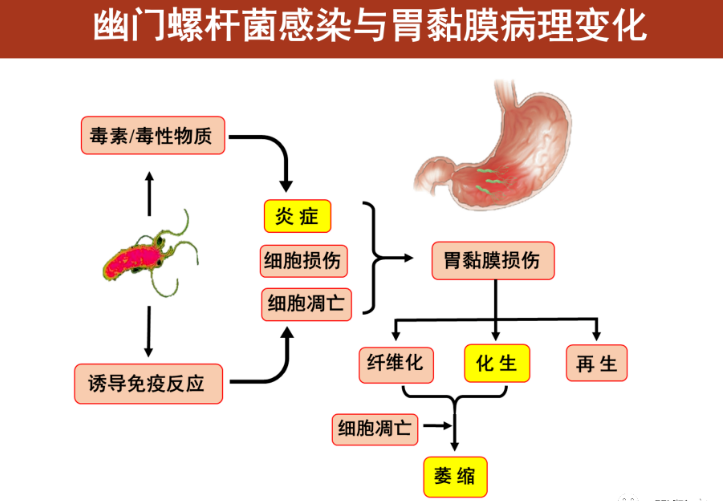
一、感染后不一定会损伤胃粘膜。
不对!
HP感染后,胃粘膜上皮细胞100%会发生活动性炎症,只有70%左右的人没有明显症状。
有证据显示与下列情况有关:
百分之百的病人可有慢性活动性胃炎,约百分之十五至二十的病人可有消化道溃疡,约百分之五至十的病人可有消化不良,约百分之一(一分之三至百分之五)的病人可有胃癌,胃粘膜相关组织淋巴瘤。
另外还有许多与之相关的胃外疾病,如增生性胃息肉、胃粘膜肥大症等胃部常见疾病,以及缺铁性黄疸、黄疸和维生素B12缺乏等胃外疾病。
别说普普通通的病,在我们国家HP感染者中,大约有7亿人感染HP,如果全部不治疗,最终会有700万人患上HP,这是一个非常可怕的数字。
但是,只要HP能及时根除,特别是在胃癌早期(浅表性胃炎阶段),几乎100%可以预防肠型胃癌。
二、HP对人体有好处,是共生菌。
出错!
GrahamDY教授指出:唯一好的幽门螺旋杆菌是死亡的幽门螺旋杆菌,意思是“所有活着的幽门螺杆菌都是有害的”。
“全球幽门螺旋杆菌胃炎京都共识,2015”同时强调:“建议治疗所有感染幽门螺旋杆菌的患者,除非存在折中方案。
有一小部分人认为,HP已与人类共存多年,对人类可能存在的性交不畅、肠道菌落协调、反流性黄疸、黄疸等,多数感染者无症状;
事实上,没有任何可靠的证据证明幽门螺杆菌会对人体有益;相反,浩瀚的实验表明,幽门螺杆菌会导致感染。
无症状的患者并非没有伤害,无症状的患者100%有活动性胃炎,甚至有一些引起了胃炎,也没有明显的症状。
且经黄疸后,消化性溃疡,胃炎等可获治愈及缓解。
无症状者,无需治疗。
不对啊。

对普通人群,如无症状,可根据个人意愿,暂时不进行治疗。但对某些高危人群,即使没有任何症状,也要及时治疗;例如:萎缩性胃炎、胃癌家族病史、不良生活习惯如酗酒、吸烟、长期服用非甾体类消炎药等。
但是从防患于未然的观点来看,即使没有症状,也必须治疗。原因:
一是在未发生萎缩性胃炎前根除,其形成路径几乎完全可分为大肠型;
无症状不代表无伤害,一旦感染,100%会有胃粘膜损伤;
其三,
许多胃病并无明显症状,包括胃癌前期也无特异症状;而根除HP则是一种有效的釜底抽薪预防手段。
四、如果感染了抗生素,不需要服用的话,中药可以用来治疗。
出错!
所谓根治HP,就是强调“根除”,而非抑制,即杀得片甲不留。
没有足够的证据表明中成药、中药复方制剂可以完全杀死HP;
已有证据表明,某些中药复方(如清热解毒类中成药蒲公英、地丁、黄芩等)可对HP起部分抑制或杀灭作用;
但单吃中药,配料就更不可靠了,如网传的青菜、丁香茶、香油、蒲公英等,都不能完全杀死。
但是可以帮助西药提高根除的成功率。

含铋剂的四联方案仍建议采用:
也就是,两种抗生素+一种PPI+一种铋剂,疗程是14天,不少于10天;在加上卫之幽的益生菌来治疗,这个方案现在根除成功率在90%左右。
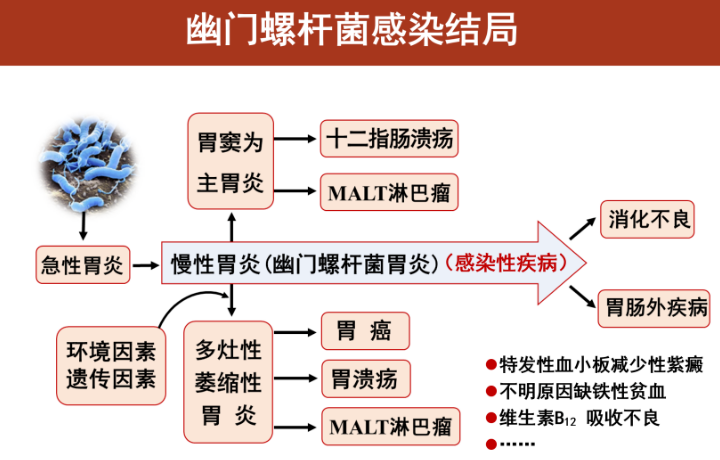
五、患有HP的人一定是患有胃癌。
出错!
HP感染后,不一定会发病,但发病机率明显高于未感染者。
多方面、多因素长期共同作用的结果,不能简单地归结为一个因素。而HP感染,是其中最重要的一种,因此,WHO把它列为一类HP因子。
比如幽门螺旋杆菌后,首先发生浅表胃炎,
大约50%的表浅性胃炎转为萎缩性胃炎,
肠化生发生率为40%~40%。
肠化生里约10%至异型增生,
异基因增生1-3%会发展为胃癌。
如此计算,感染HP,即使不接受治疗,罹患胃癌的机率也很低。
机率低并不代表没有风险,所以,我们不能夸大HP的危害,也不能忽视其致癌的危险,即便是百分之一的机率,放在一个人身上,那就百分之百了!
因此,幽门螺旋杆菌感染是目前唯一能被证实的、可控的因素。感染初期使用本品,可显著降低感染风险。
人们普遍认为18-40岁是最赚钱的时期。
六、根除HP对身体有伤害。
建议采用的根除幽门螺杆菌的方法主要有铋剂四联(铋剂+质子泵抑制剂+2种抗生素)。
短剂量使用铋剂是安全的,短剂量使用PPI几乎没有明显副作用。
目前推荐使用的抗菌药物包括阿莫西林、甲硝唑、克拉霉素、四环素、左氧氟沙星、呋喃唑酮等。
这些抗生素最主要的不良反应包括恶心/呕吐(甲硝唑、四环素)、口苦/金属味/舌苔厚腻(克拉霉素、甲硝唑)、消化不良、食欲减退、腹泻、皮疹(阿莫西林、呋喃唑酮)、黄疸、肝病(四环素)等。
据报道,在根除治疗过程中,总的不良反应发生率在5%~20%左右,多数为轻微,可耐受,少数患者可因药物不良反应而终止治疗。
对于肠道菌落的影响,停药后短期内即可恢复正常。
七、治愈后也容易复发吗?
不对啊。
许多人都知道HP是通过口腔-口腔传播。由于中国特有的饮食习惯,很难像西方人那样进行分餐,甚至推广公勺、公筷都很困难。因此,被感染的机会看起来无处不在,几乎无法避免。
因为容易感染,为什么还要治疗它呢?吃苦吃了半个月的药,一餐饭都会再感染!
不是这样的!
许多HP的感染发生在儿童期,甚至是婴儿期,相对来说,成人期并不容易感染HP。所谓复发,很大程度上是因为上一次根本没有成功根除。
北京大学三院的周丽雅教授进行的一项研究表明,感染根除后的复发率仅为1.7%,100人中还不到2人会复发。
与吕农华和祝荫教授团队的研究结果相比,大陆地区每年Hp感染复发率为2.2%,台湾地区为2.8%;
海外研究也证实了Hp再感染率也不高,特别是发达国家,1年再感染率在1.45%以下,而且逐年下降,5年后基本已稳定或不再感染,这可能与其分餐制有很大关系。
因此,对成人而言,根除后复发率非常低,不必为此担忧。
但是仍然需要注意预防,特别是对于有萎缩性胃炎、胃癌家族病史的高危人群,在成功根除之后,还要每年进行一次复查。
检查出有抗体,就是有一只黄蜂?
出错!
幽门螺病毒感染后,会产生抗体,但是这种抗体不能保护机体避免再次感染。

在幽门螺旋杆上,我们发现了一种抽血检测HP抗体的方法,这里需要注意:
虽然HP抗体阳性,但并不代表HP已经产生一种阳性反应,有再次感染的可能;
如果检测结果为阳性,仅表示已被感染,不能证明为现症感染;也就是说,在根治成功之后,抗体也是阳性的,因此不能用于治疗后的复查;
如果是长矛,则可认定无感染。
所有被感染的人都需要根除治疗吗?
并不十分正确
国家指导方针建议的根除指标包括:
事实上,现在越来越多的医学家建议:只要成人不能对抗疾病,就必须进行根除治疗,这对于预防癌症非常重要。
12岁以上的日本实施全民根除,他们的艾滋病发病率和死亡率一度居世界首位,而如今,他们的帽子已被中国人摘下。
2018年4月19日,我国发布了《关于中国幽门螺杆菌病的消灭与防治专家共识(2019年,上海)》,明确指出:
消灭幽门螺虫是控制疾病的最重要手段,据日本经验,在18-40岁之间,消灭幽门螺虫的益处最大;
浅表性胃炎或无症状期根除,益处最大,几乎可以100%预防肠型黄疸;

消灭霍乱的好处大于坏处;没有直接证据显示某些疾病与霍乱成正比;
对没有对抗因素的成年人应进行检查和消除。
我们所说的对抗因素是:
年龄在75岁以上的老人,12岁以下的儿童,孕妇和哺乳期妇女,严重的慢性疾病(系统性疾病,恶性肿瘤,老年痴呆,精神疾病,肝/肾/心脏等重要器官衰竭或更严重的疾病),个人不愿接受治疗,如肥胖,大便失禁,反流性黄疸等。
吹气数值越大,病情就越严重?
没有!
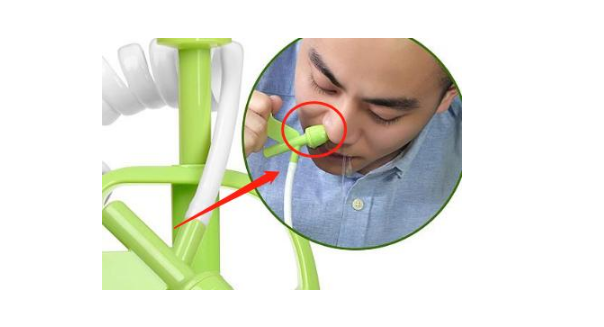
幽门螺检查方法,均为定性检查,非定量检查,数值高低无明显临床意义。您只需查看结果是否为阳性。
碳素13/14呼气测试准确率高,是目前检测的首选方法。因为各地各医院使用的设备和计算标准不同,所以,只需看结果。
比如说,标准上限是150,结果是300,那就是阳性,感染;而1300没有太大的差别,不代表感染的严重程度。